Dentalhygiene-Zahnreinigung

Zahnreinigung CHF 119.-
Der Preis bezieht sich auf eine 45min - professionelle Zahnreinigung durchgeführt durch einen unserer Zahnärzte oder unsere Prophylaxeassistentin.
(Als Grundlage gilt der mittlere Dentotartarif bei Taxpunktwert Fr. 1.1/Taxpunkt.)
Dentalhygiene / Professionelle Zahnreinigung
Die Dentalhygiene oder auch professionelle Zahnreinigung genannt wird durch Prophylaxeassistentinnen, Dentalhygienikerinnen oder Zahnärzte ausgeführt. Hierbei werden die Zähne von dunklen Belägen und Zahnstein befreit, was ihnen ihre ursprüngliche Farbe wieder verleiht. (Siehe hier auch nachfolgendes Kapitel: Dentalhygiene/Parodontitis)
Kombi: Dentalhygiene + Bleaching CHF 380.-
Parodontitis
Was heisst Parodontitis?
Parodontitis (früher wurde sie auch Parodontose genannt) ist eine chronische Infektion des Zahnhalteapparats. Durch die Infektion des Zahnfleischs kommt es zur Entzündung und zur Entzündung des darunterliegenden Kieferknochens. Dieser bildet sich als Folge davon zurück. Schreitet dieser fort, beginnen die Zähne an zu wackeln und gehen daraufhin verloren.
Kann man den Schweregrad der Parodontitis messen?
Taschentiefenmessung
Durch die Bestimmung der Taschentiefe wird die Diagnose der Erkrankung ermöglicht. Auf dem Bild eine Parodontalsonde sichtbar welche den Parodontalbefund ermöglicht.
- Kleiner, schneller Parodontalbefund, um sich einen ersten Überblick zu verschaffen.
- Parodontalbefund bei geringem Taschenbefall.
- Parodontalbefund bei mittlerem Taschenbefall.
Parodontalbefund mit grossem Taschenbefall.
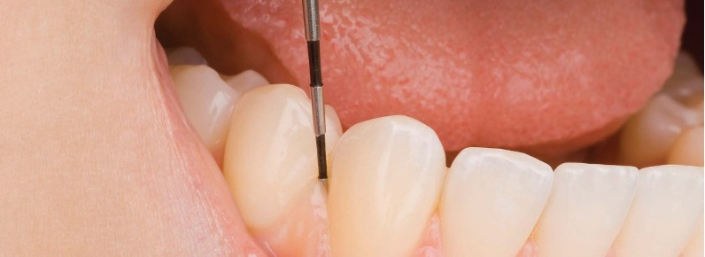
(Die Taschentiefenmessung erlaubt es die Taschentiefe zu messen und somit die Ernsthaftigkeit dieser Krankheit zu erkennen.)
Wie entwickelt sich eine Parodontitis?
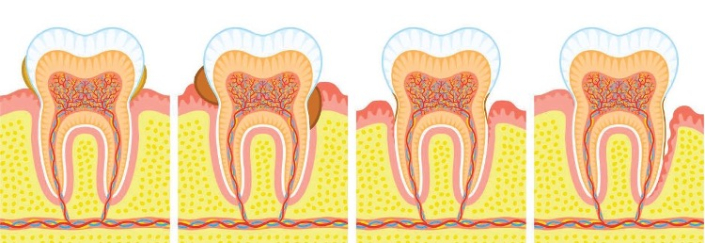
Die Folgen einer parodontalen Entzündung führen über verschiedene Stadien oft zu einem Zahnverlust.
Im Bild 1 zu sehen sind Zähne wir einen Zahn mit sehr tiefen parodontalen Taschen und Zahnsteinansammlung. Auf dem Zahnstein befinden sich Bakterien, welche früher oder später zu einer massiven Entzündung des Zahnfleisches und danach zu einer Entzündung des Alveloarknochens führen, in welchem der Zahn verankert ist.
Wird der Zahnstein nicht entfernt und das Putzen vernachlässigt kommt es zu einer erhöhten Zahnsteinansammlung. Der Zahnstein verdrängt das Zahnfleisch und via Entzündung der Knochen ( Bild 2).
Selbst wenn der Zahnstein entfernt wird bildet sich der verlorengegangene Knochen nicht wieder (Bild 3). Kommt es nicht zu einer wesentlichen Mundhygieneverbesserung verursachen die Bakterien einen weiteren Knochenabbau und Taschenbildung (Bild 4)
Führen Bakterien, Entzündung, Zahnstein und Knochenabbau immer zu einem Zahnverlust?
Die oben bereits beschriebene Entwicklung, Bakterien (Plaque) + Zahnstein, welche zur Entzündung und zum Knochenabbau führen, müssen nicht zwingend zu einem Zahnverlust führen. Eine adäquate Behandlung kann diese Entwicklung stoppen und fortschrittliche Operationstechniken können den Knochen vielfach wiederherstellen. (Knochenaufbau mit PRF «Platelet Rich Fibrin» und Knochersatzmaterialien)
Wie erfahre ich mehr über die Parodontalerkrankungen?
In der Zahnheilkunde werden verschiedene Parodontitisformen unterschieden.
Siehe hier unseren Link zu den Hauptgruppen der Parodontalerkrankungen: hier klicken
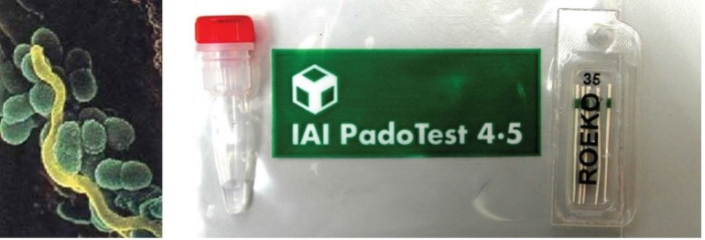
Kann man sich auf die Bakterien testen lassen?
Ja in der ABA Zahnklinik haben wir die Möglichkeit die Bakterien zu suchen und zu bestimmen. Hierzu steht der ABA eine wissenschaftliche Messmethode zur Verfügung. Bei diesem Test wird der Zahnfleischtascheninhalt auf besonders destruktive Bakterien untersucht. Dieser Test nennt sich IAI PadoTest.
Der Test ist praktisch schmerzfrei. Es werden Papierspitzen (rechts im Bild) in die Zahnfleischtasche eingeführt und danach in ein spezielles Mini-Behälter eingeführt und zur Analyse in ein spezialisiertes Labor geschickt.
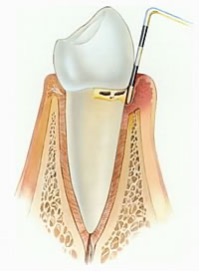
Welche Taschentiefe ist gefährlich?
Wie schwer eine Parodontitis wirklich ist, das heisst wie gefährlich oder pathologisch sie ist kann man am besten mit der sogenannten Taschentiefenmessung feststellen.
Hierzu führt der Zahnarzt oder die Dentalhygienikerin die sogenannte Parosonde in den Spalt zwischen Zahn und Zahnfleisch, d. h. in die Tasche ein.
Je tiefer die Parosonde vordringt, desto weniger ist der Zahn im Knochen verankert, weil der gemessene Knochenverlust dies verursacht hat.
- Taschentiefe von 3 mm: Das Zahnbett ist gesund.
- Taschentiefe von 6 mm:
Das Zahnbett befindet sich in einem alarmierenden Zustand, es ist höchste Zeit, mit der Behandlung anzufangen. - Taschentiefe von 9 mm:
Der Zustand des Zahnbetts ist eigentlich hoffnungslos, der Zahn muss extrahiert werden. Hierzu muss man sagen, dass dies eine Faustregel ist, und dass ein Zahn mit einer sehr langen Wurzel und einer 9 mm tiefen Tasche an einer isolierten Stelle nicht unbedingt verloren sein muss. Um dies zu beurteilen, bedarf es einer Untersuchung in der Zahnklinik.
Periimplantitis (Peri-Implantitis)
Die Periimplantitis ist eine «Parodontitis» welche sich bei den Implantaten entwickelt. Im groben Zügen sind sie sich punkto Entwicklung und Ursache sehr ähnlich. Man nennt die Periimplantitis nicht Parodontitis, weil das Implantat keinen Parodont hat. Das heisst es hat keinen Zahnhalteapparat mit Fasern, Gefässen und Bindegewebszellen, sondern nur den Implantatumgebenden Knochen. Dieser ist in der Tat etwas anfälliger auf eine Entzündung (..itis) als das Parodont.
Wie stellt man fest ob man eine Periimplantitis hat?
Der Befund und Diagnose erfolgen gleich wie bei der Parodontitis. Anhand der Taschentiefenmessung und des Röntgenbefundes kann eine Taschenbildung und Verlust des Knochens festgestellt werden.
Therapie der Periimplantitis
Auch die Therapie der Periimplantitis ist in den Grundzügen ähnlich wie die Therapie der Parodontitis. Auch hier müssen die befallenen Implantate von Belägen, Zahnstein und bakterieller Kontamination befreit werden. (sogenanntes Debridement)
Die verschiedenen Behandlungsvarianten der Periimplantitis (Therapie-Varianten der Periimplantitis)
Nach der bereits erwähnten Initialtherapie (Debridement) kommen die folgenden Therapievarianten in Frage.
- Aufklappung* und Glättung der Implantatoberfläche (Suprastruktur wird belassen)
- Aufklappung und Knochenaufbau um das Implantat unter Belassung der Suprastruktur (z.B. Krone)
- Aufklappung und Knochenaufbau um das Implantat unter Entfernung und nachträglicher postoperativer Wiedereingliederung der Suprastruktur (z.B. Krone)
- Aufklappung und Knochenaufbau um das Implantat und Abdeckung durch einer Membran unter Entfernung und nachträglicher postoperativer Wiedereingliederung der Suprastruktur (z.B. Krone)
- Aufklappung und Knochenaufbau um das Implantat unter Entfernung und Wiedereingliederung der Suprastruktur (z.B. Krone) erst nach Wochen bis Monaten
- Aufklappung und Entfernung des betroffenen Implantats und das Setzen eines neuen Implantats mit neuem Knochenaufbau
Zum Knochenaufbau eignen sich:
- Ersatzknochen gemischt mit Eigenknochen
- Ersatzknochen gemischt mit PRF (platelet rich Fibrin = zentrifugiertes Eigenblutextrakt)
Als Membran eignen sich:
- Die feste Phase des PRF (platelet rich Fibrin = zentrifugiertes Eigenblutextrakt)
- Resorbierbare oder nicht resorbierbare Membranen
Zur Reinigung der Implantatoberfläche eignen sich einerseits die üblichen zahnärztlichen Geräte wie Ultraschall und Bürsten als auch weitere desinfizierende zahnärztliche Agentien.
*Mit Aufklappung ist das oralchirurgische Mobilisieren des Schleimhautlappens, welcher den Knochen bedeckt gemeint. Dieser wird nach dem erfolgten lokalen Eingriff wieder angenäht.
Quelle : Masterarbeit von Dr. med. dent. D. J. Marschall MSc.,MSc.,MSc.: Master of Science Oral Surgery and Implantology.
